כשרגולטור קובע כללים, הוא עושה את זה כדי להגן על הציבור. אבל לפעמים יש רגולטורים שמתבלבלים בין תפקידם לקבוע כללי התנהגות, לבין ניסיון לקבל החלטות פרטניות.
טיפול רפואי יצירתי במהלך תקופת הקורונה
במהלך מגיפת הקורונה, מספר רופאים החליטו לרשום למטופלים שלהם תרופה בשם איברמקטין (Ivermectin). המורכבות הייתה בכך שאותה תרופה לא הייתה מיועדת לטיפול בוירוס הקורונה.
לתרופות יש תווית – שבה מוגדרים השימושים המאושרים של אותה תרופה (בקיצור: "התוויה"). בפרקטיקה רופאים מחליטים לתת למטופלים תרופות לשימוש שונה מזה שאושר בתווית (בארה"ב מרחב הגמישות של רופאים שונה מזה שבישראל). רופאים עושים את זה כשיש מידע מבוסס על רמת הבטיחות של תרופה קיימת, במטרה לתת טיפול למחלה שאין לה תרופה אפקטיבית אחרת. לפי מחקר שמצאתי, בארה"ב בערך 20% מהמרשמים הם לשימוש שלא בתווית (זה משתנה בין תרופות, מצבים ולאורך הזמן).
כאשר מגיפת הקורונה התפרצה, ועדיין לא היו טיפולים יעודיים או חיסונים, רופאים רבים נתנו לחולים טיפולים באמצעות תרופות קיימות, והטיפול בקורונה היה כמובן מחוץ לתווית המקורית.
לאותם רופאים היו סיבות טובות לנסות לרשום איברמקטין כטיפול לקורונה. מספר מחקרים הראו שהתרופה אפקטיבית לטיפול אנטי-ויראלי נגד מגוון וירוסים מאותה משפחה (בהמשך, לאחר שהצטבר ניסיון, נמצא שאיברמקטין לא היה אפקטיבי בטיפול בקורונה – אבל כמובן שאי אפשר היה לדעת את זה מראש).
הרופאים נתקלו בבעיה: ה-FDA הוציא שישה פרסומים שונים לציבור, בהם הוא ממליץ ומזהיר מטופלים לא לקבל איברמקטין כטיפול לקורונה. למשל, אחד הפרסומים התפרסם תחת הנושא "“consumer update” והכותרת שלו הייתה “Why You Should Not Use Ivermectin to Treat or Prevent COVID-19.”
התביעה
מספר רופאים החליטו לתבוע את ה-FDA בגין אותם פרסומים. לרופאים היו כמה טענות. הטענה העיקרית היא שאותם פרסומים הפריעו לרופאים להפעיל שיקול דעת מקצועי-רפואי במתן שירות רפואה, בגלל שהפרסומים של ה-FDA ייעצו לחולי קורונה לא להשתמש באיברמקטין. בעצם הטענה היא שה-FDA ניסה להחליף את הרופאים, ולקבוע איזה טיפול רפואי צריך לתת. כשה-FDA פרסם את הייעוץ הזה, הוא התערב בשיקול הדעת של הרופאים וגם שיבש את התקשורת בין הרופאים לחולים שטופלו על-ידם.
בנוסף, הרופאים טענו שלא הייתה ל-FDA סמכות לפרסם כאלו פרסומים. החוק המרכזי של ה-FDA, ה-Food, Drug and Cosmetic Act, לא העניק לו סמכות לייעץ למטופלים לגבי קבלת טיפול רפואי. וחוק כללי יותר שקובע איך רשויות ציבוריות צריכות לפעול, ה-Administrative Procedure Act (בקיצור – APA), מחייב שכל פעולה של גוף ממשלתי תהיה במסגרת סמכות שנקבעה בחוק.
אותם רופאים טענו שיש להם שיקול דעת לרשום למטופל תרופה מאושרת, לשימוש שונה מזה שנקבע בתווית שלה, ושל-FDA אין סמכות להתערב בזה או לתת ייעוץ רפואי.
במשפט, ה-FDA לא טען שיש לו סמכות לתת ייעוץ רפואי. במקום, הוא הכחיש שאותם פרסומים הכילו ייעוץ (advice). בנוסף, ה-FDA טען שיש לו אחריות וסמכות רחבה להגן על בריאות הציבור, בדומה לרגולטורים אחרים שעשו פעולות רבות במהלך מגיפת הקורונה – כמו לאסור על פינוי שוכרים מבתיהם, לחייב עטיית מסיכות בשדות תעופה ולקבוע חובת התחסנות.
כאן כדאי לציין שאכן היו רגולטורים שהטילו רגולציה רחבה בגלל הקורונה, אבל בתי המשפט בארה"ב ביטלו צעדים רבים כאלו – אם לא הייתה לרגולטור סמכות חוקית מפורשת בנושא (למשל, ביטול האיסור על פינוי שוכרים).
ההחלטה
בית המשפט סיכם את ההחלטה שלו שלו באמירה:
“FDA is not a physician. It has authority to inform, announce, and apprise—but not to endorse, denounce, or advise. The Doctors have plausibly alleged that FDA’s Posts fell on the wrong side of the line between telling about and telling to. As such, the Doctors can use the APA to assert their ultra vires claims against the Agencies and the Officials.
Even tweet-sized doses of personalized medical advice are beyond FDA’s statutory authority.”
ובעברית:
"ה-FDA אינו רופא. יש לו סמכות להודיע, להכריז וליידע – אך לא לאשר, להוקיע או לייעץ. הרופאים טענו באופן סביר שהפרסומים של ה-FDA נפלו בצד הלא נכון של הקו בין לספר על משהו, לבין לייעץ למישהו. לכן, הרופאים יכולים להשתמש ב-APA כדי לטעון את תביעותיהם נגד הסוכנויות והפקידים.
אפילו פרסום בגודל ציוץ [ברשת טוויטר – ג.מ.] שכולל ייעוץ רפואי מותאם אישית הוא מעבר לסמכות החוקית של ה-FDA."
ה-FDA הוא הרגולטור שקובע כללים לשימוש בתרופות ומכשור רפואי, כדי לוודא שהם בטוחים ואפקטיביים. אבל ה-FDA אינו רופא: הוא קובע הוראות כלליות ורוחביות, והוא לא מתאים את הטיפול למטופל ספציפי.
בשונה מה-FDA, רופאים מפעילים שיקול דעת פרטני בבדיקה ובהתאמת הטיפול למטופל שעומד מולם. רופאים חייבים להפעיל שיקול דעת פרטני כדי לספק למטופלים שלהם את הטיפול הרפואי הכי טוב והכי מתאים.
התביעה בארה"ב היא על מספר שאלות, בין היתר – האם ה-FDA הפריע לרופאים לטפל בחולים, בכך שחרג מסמכותו ומתפקידו. באופן טבעי פסק הדין עוסק בשאלה המשפטית ועוסק בהגדרות חוקיות – בין "to inform" ל-"to advise".
אבל הוא מעלה נקודה עקרונית ומהותית יותר – למה בכלל הפריע לרופאים ולבית המשפט שה-FDA התערב בטיפול הפרטני בחולים?
השאלה הזו נוגעת לגבולות התפקיד של הרגולטור.
גבולות התפקיד של הרגולטור
פסק הדין מדבר על ההבחנה בין רגולטור לבין איש מקצוע שמבצע פעולה פרטנית בשטח, במקרה הזה – רופא. ההבחנה הזו רלוונטית לתחומים נוספים, ולא רק לרפואה.
הפער קיים גם בין מהנדס, לבין רגולטור בתחום הבטיחות. ומול עוד גורמים שמקבלים החלטות פרטניות.
הרגולטור קובע הוראות כלליות, שמבוססות על ניתוח כללי של הסיכונים. הרגולטור לא בוחן כל מפוקח (כל מבנה, כל עסק, כל מוצר, כל עסקה). הרגולטור גם לא מטפל באופן פרטני בכל מפוקח. הכלי שלו גורף ורוחבי. לכן עבודת הרגולטור מצריכה חשיבה מופשטת וכללית.
בשונה מרגולטורים, בעלי המקצוע שנמצאים בשטח מתאימים את הפתרונות למקרה הספציפי והקונקרטי שניצב מולם. הרופא – מתאים את הטיפול הרפואי, המהנדס – מתכנן מפרט הנדסי ספציפי לפי הצרכים של המפעל וכו'.
הרגולטור לא יכול לומר לכל אחד מאיתנו בדיוק איך להתנהג. זה לא ישיג את המטרה, זה יהיה מאוד לא יעיל ויפגע קשות בחירות הפרט.
יחידה ממשלתית, גדולה ככל שתהיה*, לא יכולה לקבוע הוראות פרטניות עבור כל חולה וחולה, או עבור כל מוצר ומוצר (וזה נכון בעוד תחומים: עבור כל עסק, מבנה, שירות או פעילות).
*ויחידות ממשלתיות לרוב מתלוננות על מחסור בכוח אדם, כך שהמצב הנפוץ הוא לא שפע עובדים.
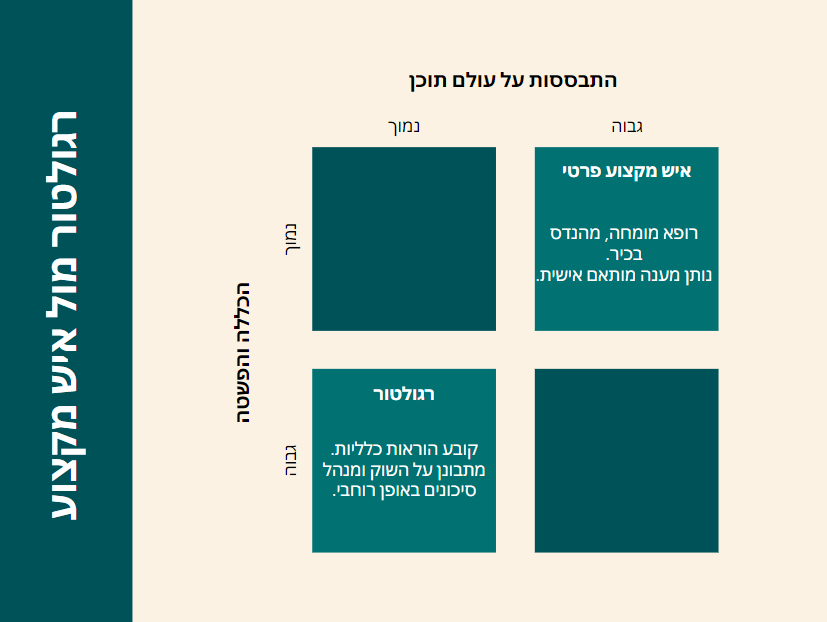
ההבדל בין רגולטור לרופא, להמנדס ולרואה חשבון
כשרגולטור ניגש לקבוע כללים יש לו שתי אפשרויות מרכזיות: לעסוק במסגרת (ולהשאיר למפוקחים לקבוע את התוכן והפרטים) או להתמקד בסיכונים הקריטיים והמהותיים (ולהשאיר למפוקחים את השאר). הוא לא יכול לתת מענה נקודתי ולכן הוא חייב לבחור – מסגרת כללית או מיקוד רק בהיבטים ספציפיים.
לפעמים יש בלבול.
רגולטור אינו נותן שירותים בשטח (כמו רופא). הוא צריך לקבוע כללי מסגרת רוחביים על בסיס ניתוח מופשט. הוא יכול להתערב בשוק. השאלה היא – איך ובאיזו גישה הוא מגיע.
וגם ההיפך נכון – איש מקצוע מעולה מהשטח (רופא, מהנדס, כימאי) מאבחן מקרים ובעיות פרטניות ומספק להם טיפול נקודתי. לרוב הוא לא רגיל לחשוב כמו מי שקובע מדיניות כללית.
התפקיד וסט הכישורים של רגולטור שונים מהתפקיד ומסט הכישורים של איש מקצוע שעובד בשטח.
אבל לעיתים יש בלבול, או עודף מוטיבציה, כמו שקרה ל-FDA.
לפעמים מרוב רצון לעזור, קורות גם טעויות מקצועיות. למשל, כתבתי בעבר על תאונה רגולטורית. ה-CDC פרסם קווים מנחים בתור המלצה בלבד לרופאים, והמחוקקים במספר מדינות בתוך ארה"ב הפכו אותו לרגולציה מחייבת שדרסה את שיקול הדעת של רופאים.
רגולטורים צריכים להיזהר מפני חציית הגבול בין קביעת הוראות כלליות, לבין להתערבות פרטנית.
לכולנו קורה מידי פעם שאנחנו מאמינים שאנחנו יודעים יותר טוב. מאוד מפתה להיכנס לסוגיה קונקרטית, ולקבוע פתרונות קונקרטיים.
אבל ה-FDA הוא לא רופא. ורגולטורים קובעים הוראות כלליות, אבל הם לא גורמי ביצוע.

